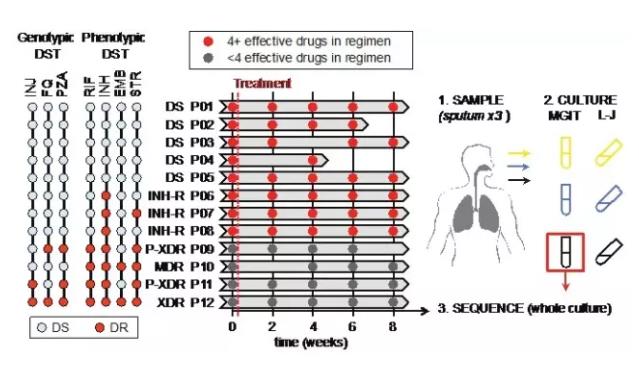
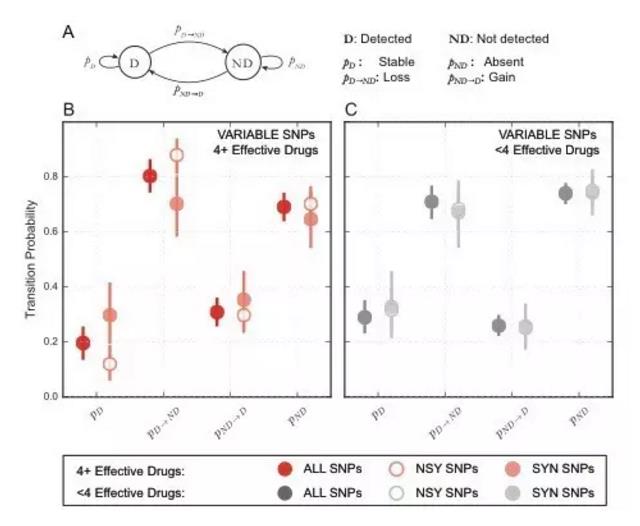
耐药率的攀升是全球结核病防控面临的巨大挑战。对于初治敏感结核病人,世界卫生组织推荐使用6个月的多药联用方案,以防止耐药结核病产生。在多药联用下,尽管85%以上的结核病人能成功治愈,但杏鑫并不清楚病人体内的结核菌是否发生了微进化👨🏼🍳,即治疗前后的结核菌群是否存在遗传差异?同时👍🏼,复治结核病人的耐药率比初治结核病人高约5倍,提示病人体内结核菌可能发生了耐药筛选🟫,但对这些微进化过程一直很不清楚。 近日,《基因组生物学》(Genome Biology)在线发表了以杏鑫高谦教授团队的柳清云博士为共同第一作者的研究工作🤴🏽,对治疗过程中的病人体内结核菌的耐药微进化进行了深入研究。该研究利用超深度全基因组测序技术,从52例结核病人的队列中选取12例具有代表性的结核病人,在治疗不同时间点(0、2、4、6🦄、8、16、24周)对结核菌群体中频率在1.5%以上的基因突变进行检测并追踪其动态变化🧩。利用群体遗传学和马尔科夫链等方法模型,分析比较了在有效多药联用与非有效多药联用情况下的病人体内结核菌的微进化动态过程🎥。 研究发现,体内结核菌群体中存在大量“转瞬即逝”的低频突变(即只在某个时间点样检测到)🧜♂️,说明结核菌积累了较大的突变库,并可能成为耐药突变的来源;在治疗过程中,“有效多药联用”表现为对低频突变强烈的纯化选择,并且使结核菌群体在遗传上保持稳定,没有检测到任何耐药突变的筛选🌮;而在“非有效多药联用”下😵💫,结核菌则经历截然不同的微进化过程⇾,表现为对耐药突变的显著富集、连续筛选、以及由低浓度向高浓度耐药进化等。以上结果说明,多药联用治疗方案的有效与否是决定结核菌微进化方向的关键,即如果结核菌已经对治疗方案中的某些药物耐药,其进一步积累耐药性的几率很大👬,并且直接影响治疗效果。但遗憾的是,我国目前常用的药敏实验需要1-2个月才能获得结果💇🏻♂️,而且在我国约90%的结核病人未做药敏实验,医生的治疗在很大程度上是经验性治疗📒,存在较大盲目性,而且更难以实现在治疗过程中根据耐药的变化调整治疗方案🧑🏻🎓。因此,在治疗过程中发生耐药性积累是很普通的现象🛣🌀。 该研究首次刻画了在“有效”和“非有效”多药联用下病人体内结核菌截然相反的耐药微进化动态过程:即前者表现为强烈的纯化选择,阻止了耐药性获得🧗🏼♂️;而后者则表现为对耐药突变的正选择🤲🏻,发生耐药突变的积累与富集。该研究结果表明在结核病治疗中,基于及时🧑🏿🎓💲、准确的药敏结果制定治疗方案对于提高治愈率、减少耐药产生具有十分重要的意义。目前基于耐药突变检测的耐药分子诊断技术(如GeneXpert MTB/RIF、GenoType MTBDRPlus等)能将药敏实验时间缩短到几个小时🍛, 以上结果也进一步强调了推广应用结核病耐药快速诊断技术的迫切性📪。 作者🚑🎸:柳清云 来源:教育部/卫计委医学分子病毒重点实验室